Más allá de las placas, el reto de la psoriasis: piel, sistema inmune y calidad de vida
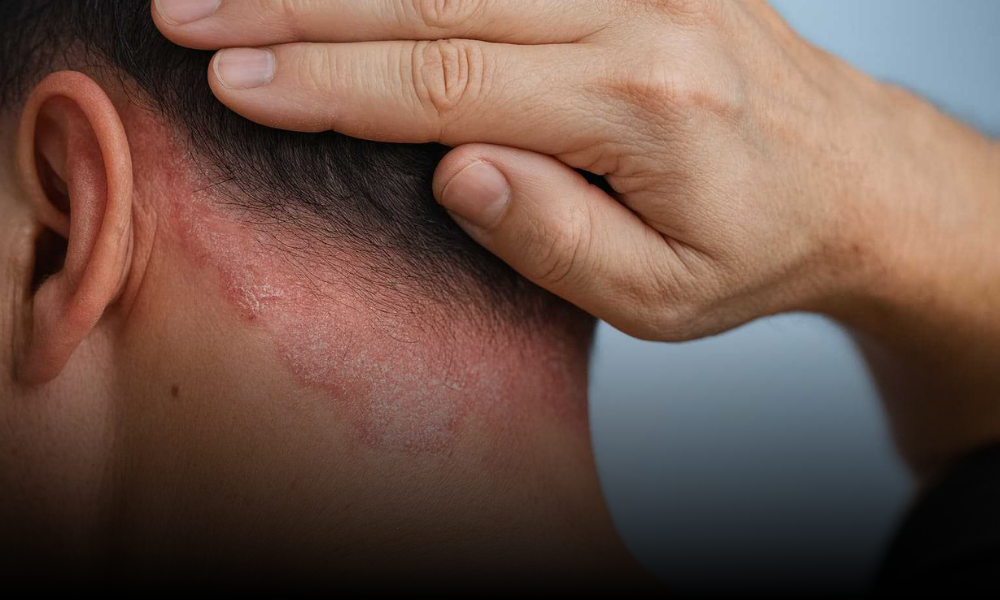
La psoriasis es una enfermedad autoinmune crónica que acelera el ciclo de vida de las células de la piel.

En condiciones normales, las células cutáneas se renuevan aproximadamente cada 28 días. En la psoriasis, este proceso puede ocurrir en apenas 3 a 5 días, provocando acumulación celular, inflamación y la aparición de placas gruesas, enrojecidas y cubiertas de escamas blanquecinas o plateadas.
Durante décadas fue vista únicamente como un problema dermatológico. Hoy, la ciencia entiende que la psoriasis es una enfermedad inflamatoria crónica, sistémica y autoinmune que va mucho más allá de la piel. Afecta a millones de personas en el mundo y tiene implicaciones físicas, emocionales y sociales profundas.
No es contagiosa. No es una infección. Es el resultado de una alteración del sistema inmunológico.
Del estigma al entendimiento inmunológico
Las primeras descripciones clínicas se remontan a la antigüedad, pero durante siglos fue confundida con la lepra, generando aislamiento social y estigmatización. Fue hasta el siglo XIX cuando el dermatólogo austriaco Ferdinand von Hebra la clasificó correctamente como una entidad distinta.
El gran avance llegó en el siglo XX, cuando se descubrió que la psoriasis está relacionada con una hiperactividad del sistema inmunitario, particularmente con la activación de linfocitos T y la liberación de citoquinas inflamatorias como el TNF-alfa, la interleucina-17 (IL-17) y la interleucina-23 (IL-23). Este hallazgo revolucionó el tratamiento y abrió la puerta a terapias biológicas altamente específicas.
¿Qué causa la psoriasis?
No existe una causa única. Se trata de una enfermedad multifactorial en la que intervienen:
1. Factores genéticos: Entre 30% y 40% de los pacientes tienen antecedentes familiares. Se han identificado varios genes asociados, especialmente en el complejo mayor de histocompatibilidad (HLA-Cw6).
2. Disfunción inmunológica: El sistema inmune ataca por error células sanas de la piel, provocando inflamación crónica.
3. Factores desencadenantes: Aunque la predisposición es genética, los brotes pueden activarse por:
- Estrés emocional
- Infecciones (como faringitis estreptocócica)
- Lesiones cutáneas (fenómeno de Koebner)
- Cambios hormonales
- Algunos medicamentos (litio, betabloqueadores)
- Tabaquismo y consumo excesivo de alcohol
Síntomas: Los signos varían en intensidad y localización, pero los más comunes incluyen:
- Placas rojizas con escamas plateadas
- Piel seca, agrietada o que sangra
- Picazón, ardor o dolor
- Engrosamiento o alteraciones en las uñas
- Inflamación articular (en algunos casos)
La enfermedad cursa con brotes y periodos de remisión.
Tipos de psoriasis
- Psoriasis en placas (la más común): Representa aproximadamente el 80-90% de los casos. Aparece en codos, rodillas, cuero cabelludo y zona lumbar.
- Psoriasis guttata: Se manifiesta con pequeñas lesiones en forma de gotas, común en niños y adolescentes tras infecciones.
- Psoriasis inversa: Afecta pliegues como axilas, ingles y debajo del pecho. Las lesiones son más lisas y menos escamosas.
- Psoriasis pustulosa: Caracterizada por pústulas llenas de pus no infeccioso.
- Psoriasis eritrodérmica: Forma poco frecuente pero grave, que puede comprometer grandes extensiones del cuerpo y requerir hospitalización.
- Artritis psoriásica: Hasta 30% de los pacientes pueden desarrollar inflamación articular, lo que convierte a la psoriasis en una enfermedad sistémica.
Impacto emocional y social
La psoriasis no solo afecta la piel. Estudios muestran mayor prevalencia de ansiedad, depresión y aislamiento social en quienes la padecen. El estigma asociado a las lesiones visibles puede deteriorar significativamente la calidad de vida.
Además, hoy se sabe que la psoriasis está relacionada con mayor riesgo de enfermedades cardiovasculares, síndrome metabólico y diabetes tipo 2 debido a su componente inflamatorio sistémico.
Tratamientos
El tratamiento depende de la gravedad y extensión.
1. Tratamientos tópicos
- Corticoides
- Análogos de vitamina D
- Retinoides
- Inhibidores de calcineurina
2. Fototerapia: Exposición controlada a rayos UVB.
3. Tratamientos sistémicos
- Metotrexato
- Ciclosporina
- Acitretina
4. Terapias biológicas: Son medicamentos dirigidos específicamente a moléculas inflamatorias como TNF-alfa, IL-17 o IL-23. Han transformado el manejo de casos moderados a severos, permitiendo blanqueamiento casi completo de la piel en muchos pacientes.
Aunque no existe cura, hoy la psoriasis puede controlarse eficazmente.
Cuidados diarios y estilo de vida
El tratamiento médico debe complementarse con hábitos saludables:
- Hidratación constante de la piel
- Evitar rascado o fricción excesiva
- Control del estrés
- Alimentación equilibrada
- Mantener peso saludable
- Evitar tabaco y alcohol
- Protección solar adecuada
El acompañamiento dermatológico continuo es clave para ajustar terapias según la evolución.
Una enfermedad visible, una condición sistémica
La psoriasis ha pasado de ser una enfermedad estigmatizada a convertirse en un caso paradigmático de medicina inmunológica moderna. Hoy se entiende que no es solo una afección estética, sino una condición inflamatoria compleja que requiere abordaje integral.
El avance científico ha cambiado radicalmente el pronóstico. Lo que antes implicaba resignación, hoy significa control, calidad de vida y tratamientos personalizados.
La psoriasis no define a quien la padece, pero sí exige comprensión, información y acceso oportuno a atención especializada.
